3
Le psoriasis, n’est pas une simple maladie de peau
Vous le savez sans doute, le psoriasis n’est pas une simple maladie de peau. Des études ont montré l’association entre le psoriasis et d’autres affections, comme les maladies inflammatoires intestinales, des troubles psychiques, des maladies cardio-vasculaires, l’obésité et le diabète. Si le lien de cause à effet entre le psoriasis et la plupart de ces maladies reste à prouver, la fréquence de leur association fait que le dépistage peut être essentiel. Et comme un homme (ou une femme) averti(e) en vaut deux, être conscient(e) de ces risques peut permettre à vous et votre médecin de penser à prendre des mesures pour les dépister, les prendre en charge, voire de les éviter pour certaines comorbidités.
L’association la plus connue, le rhumatisme psoriasique
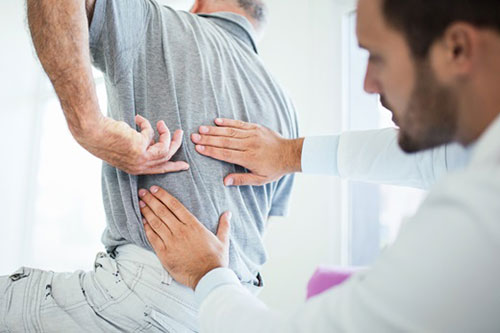
Le rhumatisme psoriasique est un rhumatisme inflammatoire chronique. La fréquence de l’association du psoriasis et du rhumatisme psoriasique semble augmenter avec l’âge, avant de diminuer par la suite. C’est ce que montraient deux études menées récemment en France. Selon ces études portant sur des patients atteints de psoriasis, 4,2 % des enfants et 21 % des adultes présentaient un rhumatisme psoriasique.
Dans 8 cas sur 10 en France, le psoriasis cutané apparaît avant le rhumatisme, mais il arrive que ce soit l’inverse, ou encore, mais cela est très rare, que les deux localisations surviennent en même temps. Les enquêtes montrent que le rhumatisme psoriasique est souvent associé au psoriasis des ongles chez l’enfant.
Le rhumatisme psoriasique touche les petites articulations des mains ou des pieds, les zones où les tendons et les ligaments viennent se fixer sur les os (ce que l’on appelle les « enthèses »), les articulations des bras ou des jambes, ou encore la colonne vertébrale ou le bassin.
Mais d’autres liens sont possibles
Le rhumatisme psoriasique n’est pas la seule maladie accompagnant fréquemment le psoriasis. Un risque élevé de maladies cardio-vasculaires (hypertension artérielle, infarctus du myocarde ou accident vasculaire cérébral) a aussi été associé au psoriasis, notamment chez les personnes jeunes et atteintes d’une forme sévère.
Les études montrent aussi un lien entre le psoriasis et ce que l’on appelle le « syndrome métabolique ». Il ne s’agit pas à proprement parler d’une maladie, mais d’un ensemble de signes s’accompagnant d’une élévation du risque de diabète de type 2 et de maladies cardiovasculaires : augmentation du tour de taille, élévation dans le sang des triglycérides (un certain type de graisses), taux faible de « bon » cholestérol, hypertension artérielle, ou glycémie (taux de sucre dans le sang) un peu élevée. De nombreuses études ont fait le lien entre le psoriasis et la présence de l’un ou plusieurs de ces signes. Les repérer précocement permet de les corriger et de réduire ainsi le risque cardio-vasculaire.
Une fréquence plus élevée d’anxiété, de dépression ou de dépendance à l’alcool ou au tabac a été notée chez des patients atteints de psoriasis. Le psoriasis altère notablement la qualité de vie et il est donc difficile de savoir si c’est ce contexte fréquent d’anxiété et/ou de dépression qui favorise les addictions ou si la maladie elle-même y est associée.
Prévention et prise en charge pluridisciplinaire
Cette association entre le psoriasis et une augmentation du risque de certaines maladies justifie donc une attention particulière pour leur dépistage. Cela permet d’une part d’attirer l’attention sur les mesures à prendre pour les éviter et d’autre part, si les troubles sont déjà présents, de les prendre en charge précocement pour éviter ou ralentir leur évolution. Par exemple, si votre médecin vous trouve un taux de sucre un peu trop élevé dans le sang, ou une légère élévation de votre tension artérielle, il pourra vous conseiller des mesures diététiques adaptées et la mise en pratique d’une activité physique. Vous avez compris que le tabac et l’abus d’alcool sont à éviter (mais c’est aussi le cas pour les personnes n’ayant pas de psoriasis).
Ainsi, il apparaît de plus en plus évident que la prise en charge du psoriasis déborde du terrain purement dermatologique et doit être « pluridisciplinaire ». Votre dermatologue et votre médecin généraliste sont vos interlocuteurs clefs dans la prise en charge de psoriasis. Mais en cas d’apparition de symptômes présentés ci-dessus, il est possible que vous soyez redirigé vers d’autres spécialités : kinésithérapeute, diététicie(ne), psychologue, voire intervenants sociaux si cela est nécessaire.
Dr Roseline Péluchon